Поиск по библиотеке
Результаты поиска
-
Выбор оптимальной хирургической тактики лечения при остром холециститеС 2013 до 2014 года мы проанализировали 121 пациентов в возрасте 19 - 88 лет с различными формами острого холецистита. Только 13 (10.7%) были госпитализированы в течение 6 часов до начала болезни. У 53 пациентов (43.8%) продолжительность болезни было 6 - 24 часа, и у 55 пациентов (45.5%) оперировали через сутки после приступа острого холецистита. В 9 (7.4%) случаев острый холецистит был осложнен обтурационной желтухой, которая устранена с использованием миниинвазивных вмешательств (ЧЧХС - 2 (22.2%), ЭРПХГ+СПТ - 7 (77.8%)) в начале лечения. Основной операцией была - холецистэктомия. Анализируя технические аспекты операций, нужно отметить, что использование минимально агрессивных операций во многих случаях было связано с определенными техническими трудностями. При остром катаральном и флегмонозном холецистите без признаков перивезикального процесса более эффективны лапароскопическая холецистэктомия. При флегмонозном холецистите с умеренно выраженным перипузырным процессом и гангренозном холецистите операции выбор вявляется холецистэктомия через межмышечный мини-доступ в правое подреберье. В случае технических сложностей, выявленных во время хирургического вмешательства, совершенно оправдана расширение ран. При выполнении
Журнал проблемы биологии и медицины -
Особенности диагностики и дифференциации перекрута и некроза пряди большого сальника с острым холециститом (случай из практики)
Современные тенденции развития науки в эпоху цифровизацииПерекрут и некроз пряди большого сальника является казуистическим заболеванием и встречается 0,06% – 0,14% среди всех ургентных хирургических патологий органов брюшной полости. Учитывая редкую встречаемость и отсутствие характерного симптомокомплекса при перекруте пряди большого сальника, дооперационный диагноз правильно устанавливается в единичных случаях. Этиология развития данной патологии остается загадкой в современной медицине и привлекает больший интерес к себе в следствии трудности в диагностике, именно в дооперационном периоде. Выделяют предрасполагающие факторы (спаечный процесс в брюшной полости, вентральная грыжа, ожирение, хронический воспалительный процесс органов брюшной полости) и производящие факторы (физические нагрузки, употребление пищи в большом объеме, резкое увеличение внутрибрюшного давления или внезапное сокращение мышц передней брюшной стенки). Наиболее часто клинику перекрута пряди большого сальника симулируют такие патологии брюшной полости как острый аппендицит, острая кишечная непроходимость спаечной этиологии, острый холецистит. В течении последних десятилетий широко распространяется миниинвазивная хирургия, а в частности лапароскопическая хирургия, как мультипортовая, так и однопортовая. В статье освещаются трудности дооперационной диагностики, роль лапароскопии в дифференциальной диагностике и особенности клинического течения перекрута и некроза жировых структур брюшной полости.
-
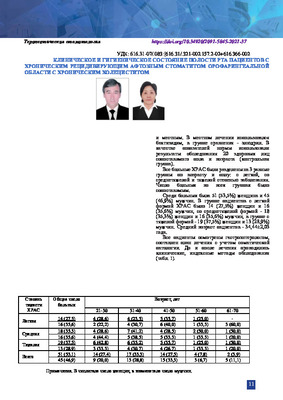
КЛИНИЧЕСКОЕ И ГИГИЕНИЧЕСКОЕ СОСТОЯНИЕ ПОЛОСТИ РТА ПАЦИЕНТОВ С ХРОНИЧЕСКИМ РЕЦИДИВИРУЮЩИМ АФТОЗНЫМ СТОМАТИТОМ ОРОФАРИНГЕАЛЬНОЙ ОБЛАСТИ С ХРОНИЧЕСКИМ ХОЛЕЦИСТИТОМОценка клинического и гигиенического состояния полости рта у больных с ХРАС орофарингеальной области при хроническим холецистите. Материал и методы: обследованы 96 больных ХРАС орофарингеальной области с хроническим холециститом, из них 54 - основная группа. 42 - группа сравнения. Все больные ХРАС были разделены на 3 равные группы по возрасту и полу: с легкой степенью, со среднетяжелой и тяжелой степенью заболевания. Результаты: больные ХРАС орофарингеальной области при хроническом холецистите предъявляли жалобы на боль, жжение и дискомфорт. К 10-му дню после комплексного лечения уровень гигиены оценивался как «удовлетворительный», к 30-му дню и до конца сроков наблюдения ГИ (OHI-s) - как хороший. У пациентов основной группы с легкой формой ХРАС жжение уменьшалось на 3.5=0.75 дня. со среднетяжелой формой - на 5.6=0.01 дня. с тяжелой формой - на 7,51=0.1 дня. Выводы: оценка клинического и гигиенического состояния полости рта у больных ХРАС орофарингеальной области при хроническим холецистите поможет выбрать наиболее эффективную схему лечения.
Стоматология -
Современное состояние вопроса хирургического лечения острого холециститаВ настоящее время острый холецистит стал одним из самых распространенных ургентных заболеваний органов брюшной полости и со-ставляет до 20% от их общего числа (Вахидов В.В., 1982; Королев Б.А., Пиковский Д.Л., 1990; Федоров В.Д. и соавт., 1994; Арипов У.А. и со-авт., 1999; Чадаев А.П. и соавт., 2001; Кузнецов М.А. и соавт., 2001).
Журнал проблемы биологии и медицины -
Изучение результатов мировых демографи-ческих показателей свидетельствует об измене-нии возрастного состава человечества в сторону его старения. Возрастная группа старше 65 лет увеличилась с 4% до 15% в течение ушедшего ХХ века [3, 7, 12, 21, 29, 37]. Значительный рост больных острым холециститом (ОХ) также свя-зан с общей тенденцией старения в развитых странах [12, 14, 20, 23, 29, 30, 38]. Пик заболева-емости ОХ приходится на 50-70 лет, когда вы-полнение операции сопряжено со значительным риском [3, 14, 15, 20, 29, 30].
-
Характеристика иммунного статуса больных при совместном течении у них хронического холецистита и метаболического синдромаИзучены иммунометаболические особенности коморбидного течения хронического холецистита и метаболического синдрома. Обследованы 82 пациента с хроническим холециститом и метаболическим синдромом. Особенностью коморбидного течения метаболического синдрома и хронического холецистита является повышение активности системного воспаления, что отражается в усилении продукции провоспалительного цитокина фактора некроза опухолей-а (TNF-а), растворимого рецептора к нему (sTNF-a RI) и выраженных изменениях во всех звеньях иммунной системы.
Журнал вестник врача -
Особенности течения острого калькулёзного холецистита у больных с сахарным диабетомВ данной статье ниже исследовано клиническое течение острого холецистита у 65 больных сахарным диабетом, поступивших в Республиканский научный центр скорой медицинской помощи и 1-ю Ташкентскую городскую клиническую больницу. Проведя исследование, мы пришли к следующим выводам: 1. Прогрессирующий острый холецистит у больных сахарным диабетом при безрезультатности после консервативного лечения является показанием к оперативному вмешательству. 2. Операцией выбора у вышеперечисленных больных является лапароскопическая холецистэктомия. 3. При улучшении состояния больного целесообразно отложить операцию на более поздний срок.
Журнал проблемы биологии и медицины -
Эффективность хирургического лечения спаечной кишечной непроходимостиВ основу данного исследования легли 85 больных острым холециститом на фоне цирроза печени находившихся в 2010-2013. в отделении эндохирургии Самаркандской городской больницы. 62 больным (основная группа) произведена лапароскопическая холецистэктомия, 23 больным (контрольная группа) холецистэктомия выполнена лапаротомным доступом. Для сравнительного анализа результатов операций в обеих группах сравнивали следующие параметры, характеризующие травматичность операции: размер операционного доступа, время, затрачиваемое на проведение доступа, продолжительность операции, величина кровопотери, необходимость обезболивания в раннем послеоперационном периоде, начало активизации и кормления больных, продолжительность послеоперационного реабилитационного периода. Лапароскопическая холецистэктомия является оптимальным для больного с сопутствующим компенсированным циррозом печени методом хирургического вмешательства.
Журнал проблемы биологии и медицины -
Возможности ультразвуковой диагностики при остром калькулезном холецистите
Научные работы одарённой молодёжи и медицина XXI векаВ последние десятилетия, как в мире, так и у нас в стране, наблюдается рост числа заболеваний органов гепатобилипанкреатической зоны. Это связано все более часто встречающимися случаями нарушения пищевого баланса, употреблением недоброкачественной пищи, увеличением потребления спиртных напитков.
-
Совершенствование хирургического лечения больных острым деструктивным холециститом
Каталог монографийВ монографии представлены данные об уровне гормонов стресса в динамике до, во время основного хирургического вмешательства и на 3-е сутки после него в зависимости от выбранного хирургического доступа согласно разработанной программе выбора хирургической тактики лечения больных острым деструктивным холециститом с учетом индивидуальных особенностей организма. Имеются также данные об использовании усовершенствованного хирургического инструмента - «Ранорасширителя» для безопасной холецистэктомии из минилапаротомного доступа, который позволяет нивелировать риск интраоперационного кровотечения и ятрогенного повреждения желчевыводящих путей и оптимизированной специфической шкалы для оценки качества жизни пациентов, перенесших холецистэктомию, с учетом верификации факторов, влияющих на течение послеоперационного периода и вероятность развития постхолецистэктомического синдрома.
Монография предназначена для хирургов, анестезиологов-реаниматологов, а также врачей всех специальностей и студентов медицинских институтов. -
Особенности различных способов холецистэктомии в профилактике интраоперационных осложненийХирургическое лечение желчнокаменной болезни (ЖКБ) имеет более чем столетнюю историю. Несмотря на большое количество исследований в этой области, проблема лечения больных ЖКБ по прежнему остается актуальной. Это связано с тем, что к настоящему времени острый холецистит стал одним из наиболее распространенных заболеваний. Около половины больных подвергаются экстренным и срочным операциям. Среди показаний к экстренным операциям острый холецистит находится на втором месте, уступая только острому аппендициту [21].
Журнал проблемы биологии и медицины -
Острое воспаление слизистой оболочки среднего уха — слуховой трубы, барабанной полости и клеток сосцевидного отростка — заболевание, наиболее распространенное в детском возрасте, является многоплановой проблемой. Острый средний отит (ОСО) у ВИЧ-инфицированных детей относится к неотложной патологии и требует внимания не только оториноларингологов. но и педиатров, детских инфекционистов, аллергологов. Так, в классификации, предложенной М.Я. Козловым (1, 3, 4, 10), выделен «явный острый средний отит», «острый средний отит при инфекционных заболеваниях»,«экссудативно-аллергический рецидивирующий средний отит».
-
В статье описаны современные методы диагностики и лечения острого холецистита и его осложнений при желчнокаменной болезни. В литературе данные, посвященные проблеме лечения холедохолитиаза, разноречивы. Вопрос оценки эффективности различных технологий лечения остается открытым и требует дальнейшего более углубленного изучения. Внедрение новых методик и технологий в лечение пациентов с холедохолитиазом не только не принесло ясности в решение вопросов, касающихся тактики лечения таких пациентов, но, и наоборот, усилило противоречия
-
КЛИНИКО-БИОХИМИЧЕСКАЯ ОЦЕНКА СОДЕРЖАНИЯ СЫВОРОТОЧНЫХ ЖЕЛЧНЫХ КИСЛОТ БОЛЬНЫХ ХРОНИЧЕСКИМ КАТАРАЛЬНЫМ ГИНГИВИТОМ АССОЦИИРОВАННЫМ С ХРОНИЧЕСКИМ КАЛЬКУЛЕЗНЫМ ХОЛЕЦИСТИТОМВыявление клинических и биохимических изменений, в частности в содержании сывороточных желчных кислот, у больных хроническим генерализованным катаральным гингивитом (ХГКГ), ассоциированным с хроническим калькулезным холециститом (ХКХ). Материал и методы: под наблюдением находились 68 больных ХГКГ, из них у 42 ХГКГ был ассоциирован с ХКХ, 26 лиц с ХГКГ без ХКХ. Среди обследованных было 40 (58,8%) женщин и 28 (41,2%) мужчин, средний возраст 48,3±18,6 года. Контрольную группу составили 12 здоровых лиц с интактным пародонтом без сопутствующей патологии сопоставимого пола и возраста. В сыворотке крови определяли активность щелочной фосфатазы, γ – глутамилтранспептидазы, аспар татамин трансферазы, содержание желчных кис лот. Результаты: при хроническом калькулезном холецистите в сыворотке крови повышается уровень всех компонентов желчи, и в первую очередь желчных кислот. Это обусловлено поражением паренхимы, наличием портокавальных шунтов и нарушением удаления желчных кислот из крови воротной вены. Кроме того, желчные кислоты поступают обратно в кровь из поврежденных гепатоцитов. Повышение активности щелочной фосфатазы отражает увеличение ее синтеза гепатоцитами и клетками эпителия желчных путей. Выводы: показатели активности ферментных систем и содержания ЖК в сыворотке крови больных ХГКГ, ассоциированным с хроническим калькулезным холециститом, до и после терапии доказывают патогенетическую обоснованность проведенного лечения
Стоматология -
Совершенствование хирургического лечения больных с острым деструктивным холециститом
Каталог монографийВ монографии представлены данные уровня стрессорных гормонов в динамике до, во время основного хирургического вмешательства и на 3-и сутки после него в зависимости от избранного оперативного доступа по разработанной программы выбора хирургической тактики лечения больных острым деструктивным холециститом с учетом индивидуальных особенностей организма. Также приведены данные по применению усовершенствованного хирургического инструмента - «Ранорасширитель» для безопасной холецистэктомии из минилапаротомного доступа, позволяющий нивелировать риск интраоперационного кровотечения и ятрогенных повреждений желчных путей и оптимизированная специфическая шкала для оценки качества жизни пациентов, перенесших холецистэктомию, с учетом верификации факторов, влияющих на течение послеоперационного периода и вероятность постхолецистэктомического синдрома. Монография предназначена для хирургов, анестезиологов-реаниматологов а также врачей всех специальностей и студентов медицинских институтов.
-
В последние десятилетия, как в мире, так и у нас в стране, наблюдается рост числа заболеваний органов гепатобилипанкреатической зоны. Это связано все более часто встречающимися случаями нарушения пищевого баланса, употреблением недоброкачественной пищи, увеличением потребления спиртных напитков.
-
Применение лапароскопической технологии в лечении острого калькулезного холециститаАктуальность. Несмотря на значительные успехи, достигнутые в последние годы в хирургии заболеваний желчевыводящей системы, проблема лечения острого холецистита полностью сохраняет свою актуальность [4,8]. Это Обусловлено главным образом тем, что в Республике Узбекистан так же, как и в других странах мира, уже в течение многих лет отмечается неуклонный рост заболеваемости острым холециститом, что связано с увеличением числа больных желчекаменной болезнью [1,3,6]. В сущности, проблема острого холецистита - это в значительной мере проблема желчекаменной болезни (ЖКБ), поскольку у 85-90% бальных с острым холециститом в желчном пузыре имеются камни, а сам острый приступ холецистита примерно в 2/3 случаев является провоцирующим проявлением ЖКБ [7].
Журнал вестник врача -
Комплексная эхография в диагностике острого аппендицита у детей
Научные работы одарённой молодёжи и медицина XXI векаОстрый аппендицит является самым распространенным заболеванием требующим проведения экстренного хирургического вмешательства. Встречаемость острого аппендицита составляет от 3 до 6 на I 000 детей. У детей острый аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых. Учитывая высокий процент необоснованных аппендэктомий в сомнительных случаях нами в стандарт диагностики острого аппендицита включено ультразвуковое исследование (УЗИ) червеобразного отростка.
-
Определение. Острый бронхиолит (J 21) является острым инфекционным (преимуще-ственно вирусной этиологии) воспалительным заболеванием нижних отделов дыхательных пу-тей, характеризующимся воспалением, отеком и некрозом эпителиальных клеток, а также уси-ленным образованием слизи в бронхиолах, в ре-зультате которого происходит нарушение про-ходимости воздуха в дыхательных путях [2,13,21]. Клинически заболевание характеризу-ется обилием диффузных мелких влажных и крепитирующих хрипов, навязчивым кашлем, обычно выражена одышка и дыхательная недо-статочность.
-
Комплексная лучевая диагностика острого аппендицита и его осложнений у детей
Научные работы одарённой молодёжи и медицина XXI векаОстрый аппендицит (ОА) представляет собой одно из наиболее распространённых заболеваний в ургентной абдоминальной хирургии. Поэтому в практической работе любой болевой синдром в нижней части живота справа предположительно расценивается в первую очередь как острый аппендицит. Однако, несмотря на достигнутые успехи в современной хирургии, на практике сохраняется большое количество патологических состояний, при которых своевременная диагностика острого аппендицита продолжает оставаться актуальной проблемой.
-
Особенности клинического течения острого инфаркта миокарда у больных молодого возраста
Журнал вестник врачаОбследовано 45 пациентов молодого возраста, перенесших ОКС, выделено три периода психических
расстройств: острый, подострый и отдаленных последствий. Установлено, что у 75,6% пациентов развивалось
состояние психический дезадаптации различной степени выраженности. В 47.1% случаев психические нарушения
протекали в виде психогенно и соматогенно обусловленных расстройств донозологического уровня. Среди
клинически оформленных форм преобладали расстройства депрессивного спектра (нозогенные реакции и
состояния). Показаны клинико-психопатологические особенности этих нарушений и необходимость комплексной
терапии в условиях кардиологического стационара. Ключевые слова: острый инфаркт миокарда, психические
нарушения, расстройства депрессивного спектра -
Роль комплексных лучевых методов в диагностике острого аппендицита у детей
Перспективы развития медициныОстрый аппендицит (ОА) представляет собой одно из наиболее распространённых заболеваний в ургентной абдоминальной хирургии. Поэтому в практической работе любой болевой синдром в нижней части живота справа предположительно расценивается в первую очередь как острый аппендицит. Однако, несмотря на достигнутые успехи в современной хирургии, на практике сохраняется большое количество патологических состояний, при которых своевременная диагностика острого аппендицита продолжает оставаться актуальной проблемой.
-
Заболевания верхних дыхательных путей широко распространенны среди детского населения, которые наносят вред детскому организму. Инфекции дыхательных путей представляют собой одну из самых главных причин заболеваний в детском возрасте; около 70% этих инфекций поражает верхние дыхательные пути. Одним из наиболее частых клинических синдромов, встречающихся при ОРИ у детей, является острый ларинготрахеит. Актуальность проблемы острого ларинготрахеита обусловлена его высокой распространенностью, развитием бактериальных осложнений, наступлением летального исхода, склонностью к рецидивированию.
-
В период беременности синдром желтуха может развиться как осложнение беременности, а также при инфекционных и других патологиче-ских состояниях. Своевременное установление правильного диагноза при развитии желтухи у беременных имеет исключительно важное значе-ние, поскольку тактика ведения беременных за-болевших вирусным гепатитом и женщин разви-тие желтухи у которых обусловлено патологий беременности, имеет существенные различия. К развитию желтухи беременных могут привести такие патологические состояние, как неукротимая рвота беременных, холестатический гепатоз бе-ременных. Наиболее важным и сложным является проведение дифференциальной диагностики ост-рым жировым гепатозом беременных. Острый жировой гепатоз беременных относится к редко встречающейся патологии беременности: один случай острого жирового гепатоза беременных приходится на 10000-13000 родов. Следователь-но, в большинстве родильных домов с числом ро-дов 3000-5000 в год врачи теоретически имеют возможность наблюдать такую патологию бере-менных один раз в три-четыре года [1,2]. В ин-фекционный стационар больные с ОЖГБ посту-пают как правило, с подозрением на вирусный гепатит, поэтому дифференциальный диагноз в первую очередь проводится с острыми вирусны-ми гепатитами (ОВГ) различной этиологии.
-
Острый аппендицит является самым распространенным заболеванием, требующим проведения экстренного хирургического вмешательства. Встречаемость острого аппендицита составляет от 3 до 6 на 1000 детей. У детей острый аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых. Учитывая высокий процент необоснованных аппендэктомий в сомнительных случаях нами в стандарт диагностики острого аппендицита включено ультразвуковое исследование (УЗИ) червеобразного отростка.